12
Les analgésiques communs peuvent alimenter la résistance aux antibiotiques, découvre l’étude
Table des matières
Une nouvelle étude montre que les analgésiques ordinaires, lorsqu’ils sont emmenés aux côtés d’antibiotiques, peuvent entraîner des mutations dangereuses dans les bactéries, révélant comment la polypharmacie chez les personnes âgées pourrait promouvoir tranquillement la crise mondiale de la résistance aux antimicrobiens.
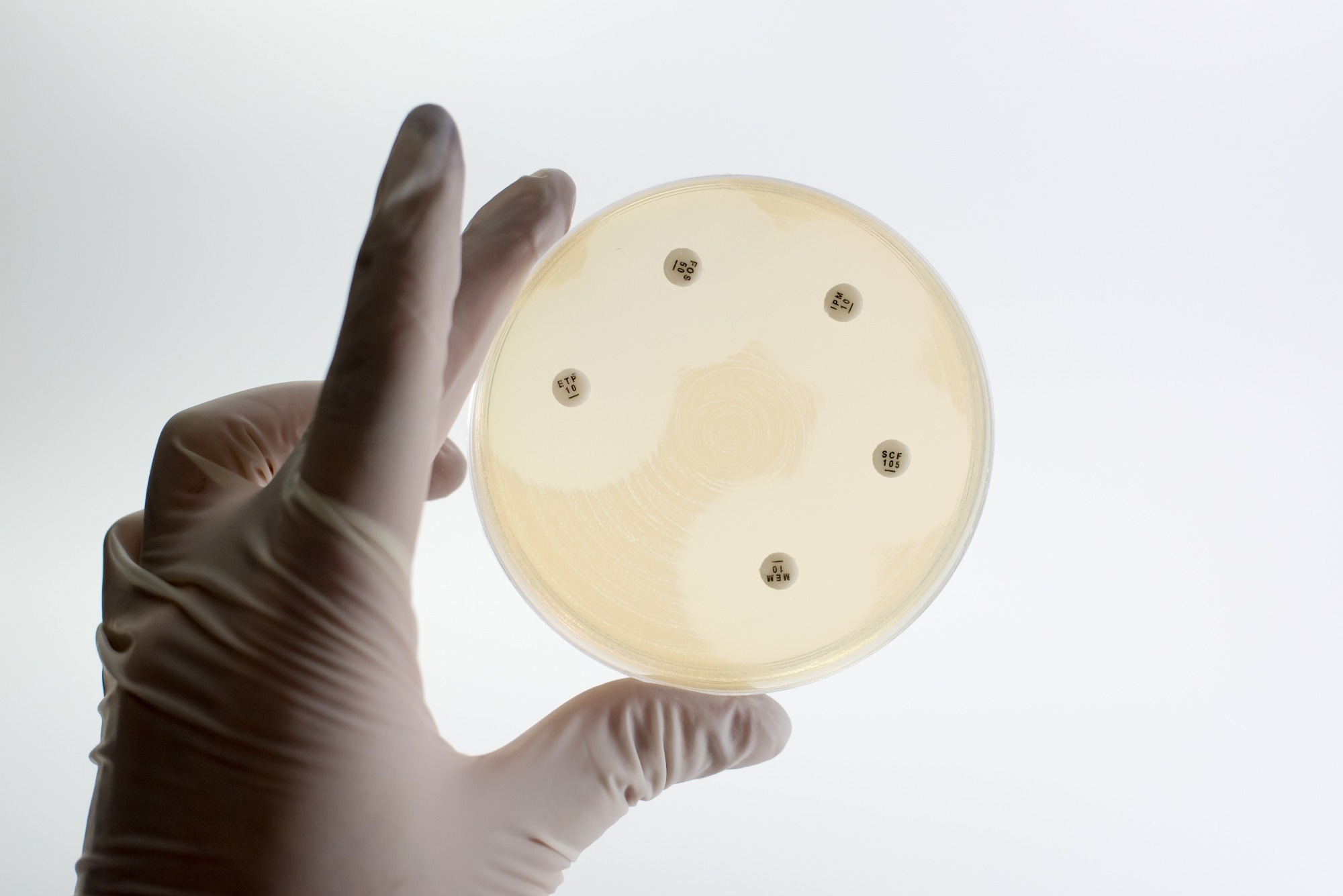
étude: L’effet des médicaments non antibiotiques couramment utilisés sur le développement de la résistance aux antimicrobiens chez Escherichia coli. Crédit d’image: non-Titth / Shutterstock.com
Une étude récente publiée dans Antimicrobiens NPJ et résistance a étudié les médicaments non antibiotiques couramment utilisés (NAMS), en particulier l’ibuprofène et l’acétaminophène, dans les établissements de soins aux personnes âgées résidentielles (RACF), améliorent la mutagenèse induite par la ciprofloxacine dans Ils ont fait preuve de froid. L’étude a également évalué d’autres NAM largement utilisés, notamment le diclofénac et le furosémide, ce qui a influencé le développement de la résistance même lorsqu’ils n’ont pas augmenté la fréquence de mutation.
L’impact de la résistance aux antimicrobiens sur la santé publique
La RAM se produit lorsque les organismes microbiens, tels que les bactéries, les virus, les champignons et les parasites, ne répondent plus aux médicaments antimicrobiens. Les antimicrobiens, tels que les antibiotiques, les antiparasitiques, les antiviraux et les antifongiques, sont des médicaments utilisés pour prévenir et traiter les maladies infectieuses chez l’homme, les animaux et les plantes.
L’émergence et la propagation des organismes résistants aux antimicrobiens et des gènes de résistance sont une menace importante pour la santé publique. En 2019, 4,95 millions de morts dans le monde étaient liées à la résistance aux antimicrobiens.
Antibiotiques et non-antibiotiques dans la montée de la résistance aux antimicrobiens
Une combinaison de divers facteurs contribue au développement de l’AMR. La surutilisation des antibiotiques dans les contextes cliniques et agricoles conduit généralement au développement de la RAM. En plus des antibiotiques, les NAM (par exemple, les statines, les diurétiques et les inhibiteurs de la pompe à protons) contribuent également à la montée en puissance de l’AMR, 95% des médicaments sur le marché pharmaceutique mondial sont des médicaments non anticiotiques.
Une étude récente a révélé que plus de 200 NAM couramment utilisés ont des effets de type antibiotique sur les bactéries intestinales. Les statines, par exemple, ont une activité antibactérienne, tandis que certains médicaments anti-inflammatoires non stéroïdiens (AINS) favorisent le développement de résistance croisée.
Les bactéries peuvent acquérir un mécanisme de résistance pendant la transformation via des plasmides exprimant des facteurs de résistance. Diclofenac est un NAM qui augmente t «` html
Une étude récente publiée dans antimicrobiens NPJ et résistance met en évidence un lien préoccupant entre les médicaments non antibiotiques couramment utilisés et le développement de la résistance aux antimicrobiens dans Ils ont fait preuve de froid (E. coli). Cette recherche souligne l’interaction complexe entre la santé humaine, l’utilisation des médicaments et la menace globale croissante de résistance aux antibiotiques. La compréhension de ce lien est cruciale pour développer des stratégies pour préserver l’efficacité des antibiotiques.
Les résultats de l’étude
Des chercheurs, dirigés par Chen et al. (2025), a étudié les effets de divers médicaments non antibiotiques sur le développement de la résistance aux antimicrobiens dans E. coli. L’étude, publiée en janvier 2025, a révélé que l’exposition à certains médicaments non antibiotiques peut favoriser l’évolution de la résistance à plusieurs antibiotiques. Cela se produit même en l’absence de pression antibiotique directe.
Comment les non-antibiotiques contribuent à la résistance
Les mécanismes par lesquels les médicaments non antibiotiques contribuent à la résistance aux antimicrobiens sont multiformes. L’étude suggère que certains médicaments peuvent induire des réponses au stress E.coliconduisant à une augmentation des taux de mutation et à la sélection de souches résistantes. De plus, certains médicaments peuvent perturber le microbiome bactérien, créant un environnement propice à la prolifération des bactéries résistantes. Plus précisément, la recherche indique des impacts potentiels sur l’intégrité de la paroi cellulaire bactérienne et les mécanismes de réparation de l’ADN.
Des médicaments spécifiques étudiés
Bien que les médicaments spécifiques étudiés dans l’étude soient détaillés dans la publication complète, la recherche a largement examiné les médicaments couramment prescrits dans plusieurs classes thérapeutiques. Les résultats suggèrent que même les médicaments en vente libre garantissent une enquête plus approfondie concernant leur contribution potentielle à la résistance aux antimicrobiens. L’étude souligne que l’utilisation généralisée de ces médicaments, même lorsqu’elle est correctement prescrite, pourrait avoir des conséquences imprévues pour l’efficacité des antibiotiques.
Les implications plus larges de la résistance aux antimicrobiens
La résistance aux antimicrobiens est une menace majeure de santé mondiale, rendant les infections de plus en plus difficiles à traiter et conduisant à des taux de morbidité et de mortalité plus élevés. L’institution mondiale de santé (OMS) considère la résistance aux antimicrobiens L’une des 10 principales menaces mondiales de santé publique confrontées à l’humanité.
Que peut-on faire?
S’attaquer à la question de la résistance aux antimicrobiens nécessite une approche à plusieurs volets:
- Utilisation judicieuse d’antibiotiques: La réduction des prescriptions d’antibiotiques inutiles est primordiale.
- Prévention et contrôle des infections: La mise en œuvre de pratiques d’hygiène robustes dans les milieux de santé et les communautés peut limiter la propagation des bactéries résistantes.
- Développement de nouveaux antibiotiques: Investir dans la recherche et le développement de nouveaux antibiotiques est crucial, mais c’est un processus long et coûteux.
- Intendance des médicaments non antibiotiques: Des recherches supplémentaires sont nécessaires pour comprendre l’impact des médicaments non antibiotiques sur la résistance aux antimicrobiens, et des directives peuvent devoir être développées pour promouvoir leur utilisation responsable.
- Surveillance et surveillance: La surveillance continue des tendances de résistance aux antibiotiques est essentielle pour suivre l’émergence et la propagation des souches résistantes.
Principaux à retenir
- Les médicaments non antibiotiques couramment utilisés peuvent contribuer au développement de la résistance aux antimicrobiens dans E. coli.
- Cette résistance peut se développer même sans exposition directe aux antibiotiques.
- La résistance aux antimicrobiens est une menace de santé mondiale importante.
- Une approche à multiples facettes est nécessaire pour lutter contre la résistance aux antimicrobiens, y compris l’utilisation responsable des médicaments et la recherche continue.
Cette recherche met en évidence l’interdépendance de la santé humaine et du monde microbien. Une enquête continue sur les manières subtiles dont nos actions ont un impact sur l’évolution bactérienne sont essentielles pour préserver l’efficacité des antibiotiques pour les générations futures.