Publié le 18 février 2026. La maladie de Crohn, une affection inflammatoire chronique de l’intestin, touche de plus en plus de personnes, mais grâce aux progrès des diagnostics et des traitements personnalisés, il est désormais possible de la gérer efficacement et de maintenir une qualité de vie satisfaisante.
- La maladie de Crohn peut affecter n’importe quelle partie du système digestif, mais se manifeste le plus souvent dans l’iléon et le côlon.
- Le diagnostic repose sur la coloscopie avec biopsie, complétée par des techniques d’imagerie de plus en plus précises comme l’échographie des anses intestinales et l’entérographie par résonance magnétique (ERM).
- Les options thérapeutiques se sont considérablement diversifiées, allant de la cortisone aux thérapies biologiques et aux petites molécules ciblant des mécanismes inflammatoires spécifiques.
La maladie de Crohn est une inflammation chronique de l’intestin, capable d’atteindre n’importe quelle portion du tube digestif, bien que l’iléon et le côlon soient les zones les plus fréquemment touchées. Elle se caractérise par une inflammation discontinue, alternant des périodes de rémission et d’exacerbation, et provoque des lésions progressives au fil du temps. Le professeur Sara Massironi, professeur agrégée de gastroentérologie à l’Université Vita-Salute San Raffaele et responsable de gastroentérologie à la Policlinico San Pietro et à la Policlinico San Marco, où une clinique externe dédiée aux maladies inflammatoires chroniques de l’intestin, dont la maladie de Crohn, est implantée, explique que l’âge de diagnostic se situe le plus souvent entre 15 et 35 ans, bien qu’elle puisse se manifester à tout âge.
« Il s’agit d’une maladie inflammatoire chronique de l’intestin qui peut toucher n’importe quelle partie du système digestif, mais plus fréquemment l’iléon et le côlon. L’inflammation est souvent discontinue, alternant des phases de rémission et d’activation, et provoque des dommages progressifs dans le temps. »
Professeur Sara Massironi, professeur agrégée de gastroentérologie
Les causes de la maladie de Crohn sont multifactorielles. L’hypothèse la plus largement acceptée est celle d’une réaction anormale du système immunitaire, qui attaque l’intestin. Des facteurs génétiques, environnementaux et des perturbations du microbiote intestinal contribuent à ce processus. Le stress, bien qu’il ne soit pas une cause directe, peut aggraver les symptômes.
Les symptômes de la maladie de Crohn sont variés et peuvent inclure une diarrhée persistante, des douleurs abdominales, une perte de poids et une fatigue intense. Dans certains cas, de la fièvre, une anémie et une perte d’appétit peuvent également être observées. La maladie peut également se manifester par des douleurs articulaires, des problèmes cutanés ou une inflammation des yeux.
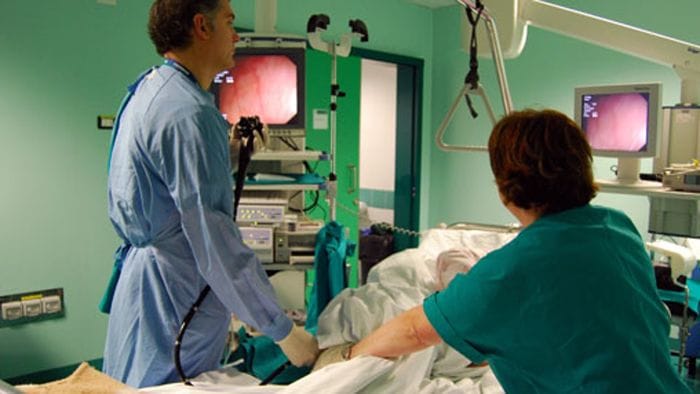
Le diagnostic de la maladie de Crohn repose principalement sur la coloscopie avec biopsie, un examen essentiel pour observer directement la muqueuse intestinale et prélever des échantillons de tissus pour confirmation. Cependant, ces dernières années, l’échographie des anses intestinales a pris de l’importance. Cet examen non invasif permet d’identifier l’épaississement de la paroi intestinale, d’évaluer l’étendue de l’inflammation, de détecter d’éventuelles complications (fistules ou collections) et de surveiller la réponse aux traitements. L’entérographie par résonance magnétique (ERM) et la tomodensitométrie complètent le processus diagnostique en fournissant une vue détaillée de l’intestin et en permettant de reconnaître des complications plus profondes, notamment dans les cas complexes ou d’urgence.
« L’examen clé est la coloscopie avec biopsie, indispensable pour observer directement la muqueuse intestinale et obtenir des échantillons de tissus utiles à la confirmation du diagnostic. »
Professeur Sara Massironi, professeur agrégée de gastroentérologie
Si la maladie de Crohn ne peut pas être guérie à ce jour, les options thérapeutiques se sont considérablement améliorées. Les traitements traditionnels, comme la cortisone, sont utilisés pour contrôler les poussées inflammatoires, mais ne constituent pas une solution à long terme en raison de leurs effets secondaires potentiels et de leur incapacité à prévenir les complications. Les immunosuppresseurs ont longtemps été employés pour maintenir la rémission, mais leur utilisation est aujourd’hui plus sélective. Les thérapies avancées, incluant des médicaments biologiques et de petites molécules ciblant des mécanismes inflammatoires spécifiques, jouent un rôle de plus en plus central. Le choix du traitement est toujours individualisé, en fonction des caractéristiques de la maladie, du patient et de sa réponse aux traitements antérieurs. Dans certains cas, une intervention chirurgicale peut être nécessaire pour gérer les complications, mais même après une opération, la maladie peut récidiver, soulignant l’importance d’une surveillance continue et d’un traitement adapté pour prévenir les rechutes.