Publié le 25 février 2026 21:12:00. La fièvre typhoïde, une maladie infectieuse millénaire, montre une résistance croissante aux antibiotiques, menaçant l’efficacité des traitements et favorisant sa propagation à l’échelle mondiale, notamment en Asie du Sud et au-delà.
- Une étude de 2022 révèle une évolution rapide de la bactérie Salmonella enterica sérovar Typhi (S. Typhi) vers une résistance aux médicaments.
- Des souches extrêmement résistantes (XDR) ne répondent plus aux antibiotiques classiques et montrent une résistance accrue aux fluoroquinolones et aux céphalosporines de troisième génération.
- La propagation internationale de ces souches résistantes est avérée, avec des cas signalés en Afrique, en Europe et en Amérique du Nord.
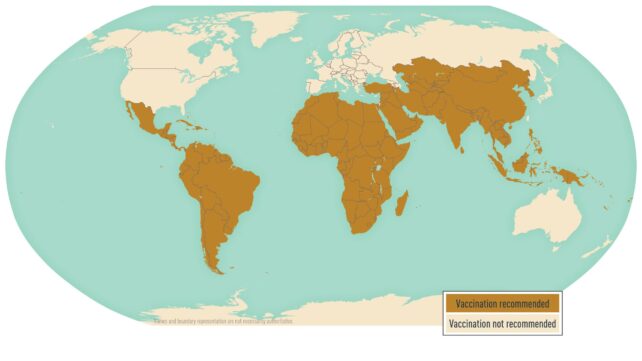
La fièvre typhoïde, causée par la bactérie Salmonella enterica sérovar Typhi (S. Typhi), est un problème de santé publique mondial, responsable d’environ 11 millions d’infections et plus de 100 000 décès chaque année. Bien qu’elle soit particulièrement répandue en Asie du Sud, qui représente 70 % des cas, elle a un impact significatif en Afrique subsaharienne, en Asie du Sud-Est et en Océanie.
Les antibiotiques sont actuellement le seul traitement efficace contre cette infection. Cependant, depuis trois décennies, la résistance de la bactérie aux antibiotiques oraux s’accentue et s’étend. Une analyse du génome de 3 489 souches de S. Typhi contractées entre 2014 et 2019 au Népal, au Bangladesh, au Pakistan et en Inde a révélé une augmentation des souches XDR.
Ces souches XDR ne sont pas seulement insensibles aux antibiotiques de première ligne, tels que l’ampicilline, le chloramphénicol et le triméthoprime/sulfaméthoxazole, mais elles présentent également une résistance croissante aux fluoroquinolones et aux céphalosporines de troisième génération, des antibiotiques plus récents généralement efficaces. La propagation de ces souches résistantes est particulièrement préoccupante, avec près de 200 cas de transmission internationale identifiés depuis 1990, touchant l’Asie du Sud-Est, l’Afrique de l’Est et australe, ainsi que des pays comme le Royaume-Uni, les États-Unis et le Canada.
Selon Jason Andrews, chercheur en maladies infectieuses à l’Université de Stanford,
« La rapidité avec laquelle des souches hautement résistantes de S. Typhi sont apparues et se sont propagées ces dernières années est une véritable source de préoccupation et souligne la nécessité d’étendre de toute urgence les mesures de prévention, en particulier dans les pays les plus à risque. »
Jason Andrews, chercheur en maladies infectieuses à l’Université de Stanford
Les scientifiques mettent en garde contre cette résistance depuis plusieurs années. La première souche XDR a été identifiée au Pakistan en 2016 et est devenue le génotype dominant du pays en 2019. Historiquement, ces souches étaient traitées avec des antimicrobiens de troisième génération, comme les quinolones, les céphalosporines et les macrolides. Cependant, au début des années 2000, la résistance aux quinolones dépassait déjà 85 % des cas au Bangladesh, en Inde, au Pakistan, au Népal et à Singapour, et la résistance aux céphalosporines augmentait également.
Aujourd’hui, il ne reste plus qu’un seul antibiotique oral efficace : l’azithromycine, un macrolide. Or, des mutations conférant une résistance à l’azithromycine se propagent désormais également, menaçant l’efficacité de tous les antimicrobiens oraux pour le traitement de la typhoïde. Si ces mutations sont adoptées par les souches XDR, la situation pourrait devenir critique.
La typhoïde peut être mortelle dans jusqu’à 20 % des cas non traités, et en 2024, plus de 13 millions de cas ont été signalés dans le monde. L’Organisation Mondiale de la Santé recommande d’étendre l’accès aux vaccins conjugués contre la typhoïde et d’investir dans la recherche de nouveaux antibiotiques pour prévenir de futures épidémies. Le CDC indique que quatre vaccins conjugués contre la typhoïde ont été préqualifiés par l’OMS en avril 2025 et sont en cours d’introduction dans les programmes de vaccination des enfants des pays endémiques.
L’étude a été publiée dans The Lancet Microbe.