Publié le 24 septembre 2025. Une révision des critères diagnostiques de la maladie d’Alzheimer suscite un vif débat au sein de la communauté scientifique. L’introduction de biomarqueurs comme indicateurs clés, indépendamment de la présence de symptômes, soulève des inquiétudes quant à un possible surdiagnostic et à des implications financières majeures.
- La maladie d’Alzheimer, autrefois considérée comme rare chez les jeunes, est devenue une pathologie fréquente chez les personnes âgées.
- Des chercheurs critiquent l’élargissement de la définition de la maladie, notamment par l’ajout de stades « précliniques » basés sur des biomarqueurs, même en l’absence de symptômes.
- Cette évolution pourrait avoir des conséquences économiques importantes, avec le développement de nouveaux tests et médicaments coûteux.
Lorsqu’Alois Alzheimer diagnostiqua une « démence présumée » chez une patiente de 51 ans au début du XXe siècle, la maladie qui porte aujourd’hui son nom était encore considérée comme une affection rare. Un siècle plus tard, elle est devenue l’une des affections les plus courantes chez les personnes âgées. La découverte par Alzheimer en 1906 de dépôts protéiques dans le cerveau de sa patiente a marqué le début d’une longue quête scientifique. Aujourd’hui, ces dépôts de protéines bêta-amyloïde et tau sont considérés comme des marqueurs potentiels de la maladie.
Cependant, une controverse est née de l’évolution des critères diagnostiques. Comme le rapportent le professeur néerlandais Edo Richard et ses collègues dans des publications de « Bioéthique » et « Alzheimer et démence », la définition de la maladie a été progressivement élargie. De 1984 à 2007, le diagnostic reposait principalement sur les symptômes. Par la suite, des groupes d’experts, dont certains affiliés à l’industrie pharmaceutique, ont introduit de nouvelles définitions plus courtes, incluant des stades « pré-symptomatiques » ou une « déficience cognitive légère » (MCI). Cette dernière catégorie désigne un état où les individus conservent leur autonomie quotidienne malgré des troubles cognitifs légers.
L’influence de l’industrie pharmaceutique remise en question
L’aboutissement de ces changements est intervenu en 2024 avec une formulation qui ne fait plus du symptôme un critère indispensable. La maladie d’Alzheimer peut désormais être diagnostiquée « pour la première fois par la présence de biomarqueurs spécifiques à la maladie, tandis que les personnes affectées sont encore sans symptômes », selon un groupe de travail de l’Association Alzheimer. Cette approche, critiquée pour son potentiel à transformer les individus sans symptômes en « malades » sur la seule base de marqueurs biologiques, est vue par certains comme un changement de paradigme potentiellement problématique.
Les valeurs de laboratoire redéfinissent la maladie
Avec ces évolutions, l’accent s’est déplacé vers les « biomarqueurs », des indicateurs mesurables dans le cerveau ou le liquide céphalo-rachidien grâce à de nouvelles techniques. L’objectif principal a longtemps été de cibler les dépôts de bêta-amyloïde et de protéine tau, dans l’espoir qu’une intervention sur ces marqueurs puisse guérir la maladie. Cependant, cette hypothèse est désormais remise en question par certains scientifiques.
Au cours des deux dernières années, de nouveaux médicaments coûteux et controversés contre la maladie d’Alzheimer ont été lancés dans plusieurs pays, souvent administrés uniquement aux stades précoces. Cette situation crée un intérêt marqué de la part des fabricants à identifier et traiter le plus grand nombre possible de patients dès les premiers stades. Parallèlement, les concepteurs de nouveaux tests sanguins pour détecter la maladie d’Alzheimer bénéficient également de l’élargissement des dépistages.
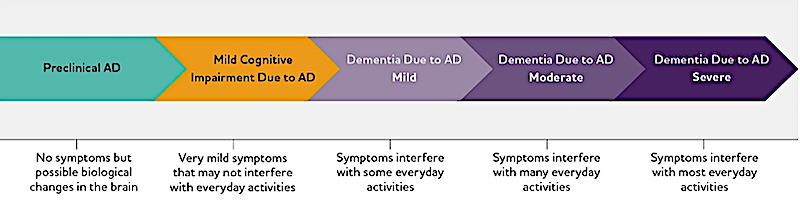
Une mémoire intacte, mais des biomarqueurs anormaux
Les critiques soulignent plusieurs points d’inquiétude :
- Selon les nouvelles définitions, entre 30 % et près de 40 % des personnes, voire jusqu’à 70 % dans certains cas extrêmes, pourraient être diagnostiquées avec la maladie d’Alzheimer à un stade précoce sur la seule base de leurs biomarqueurs, malgré d’excellentes performances cognitives.
- Entre la détection d’amyloïdes et l’apparition de la démence, un laps de temps considérable peut s’écouler, estimé entre 20 et 30 ans par une étude de 2015 publiée dans le « Jama ».
- Une large majorité des personnes susceptibles de développer la maladie d’Alzheimer se trouvent dans les stades dits « précliniques ». Or, de nombreuses études, comme celle parue en 2018 dans « Alzheimer et démence », suggèrent qu’une proportion significative d’entre elles ne développeront jamais de déficit cognitif ni la maladie elle-même.
- Par exemple, une femme de 60 ans présentant des dépôts amyloïdes dans le cerveau, mais sans aucun signe de démence jusqu’à son 70ème anniversaire, aurait 99 % de chances de ne *pas* développer la maladie d’Alzheimer, malgré la présence des biomarqueurs. Les scientifiques estiment que 70 % de ces femmes seraient épargnées par la maladie au cours de leur vie future, selon une étude publiée dans « Alzheimer et démence ».
- De plus, les biomarqueurs ne sont pas infaillibles. Une étude néerlandaise parue dans les « Annals of Clinical and Translational Neurology » a examiné le cerveau de 21 patients décédés de démence. Quatre d’entre eux présentaient, de leur vivant, au moins un biomarqueur évocateur de la maladie d’Alzheimer, mais leur diagnostic post-mortem révélait une autre forme de démence. Une autre étude d’autopsie a révélé qu’environ 30 % des personnes de plus de 80 ans présentant d’importants dépôts amyloïdes dans le cerveau n’avaient pas développé de démence.
- Plus récemment, des scientifiques espagnols ont détecté la protéine tau pathologique dans le sang de nouveau-nés en parfaite santé. Cette protéine est considérée comme un biomarqueur de la maladie d’Alzheimer, et sa concentration chez ces nourrissons était « presque trois fois supérieure à celle mesurée chez les patients atteints de démence d’Alzheimer », a rapporté le « Jama ».
Une prophétie auto-réalisatrice ?
La question se pose : une condition marquée par des altérations biologiques, mais sans symptômes manifestes, doit-elle réellement être qualifiée de « maladie » ? Le spécialiste néerlandais de la démence Edo Richard évoque une étude de 2014 publiée dans l' »American Journal of Psychiatry ». Cette recherche avait examiné plus de 100 personnes âgées de 52 à 89 ans porteuses d’un gène prédisposant à la maladie d’Alzheimer. Une partie des participants souhaitait connaître leur résultat génétique, d’autres préféraient ne pas savoir. Tous ces individus étaient cognitivement sains.
Il s’est avéré que ceux qui avaient appris leur prédisposition génétique ont par la suite jugé leur mémoire comme étant moins performante et ont obtenu de moins bons résultats à certains tests que ceux qui portaient le même gène mais ignoraient son statut. Cela suggère que la simple connaissance d’une prédisposition pourrait, au moins dans la perception de l’individu, entraîner une dégradation des performances cognitives. Une étude similaire, portant sur des personnes dont le cerveau avait été analysé pour la présence d’amyloïdes, a montré que celles présentant des taux élevés étaient plus anxieuses quant à une possible maladie d’Alzheimer imminente.
« Surdiagnostic, anxiété et mesures inutiles »
Considérer la maladie d’Alzheimer comme un simple processus biologique identifiable par des biomarqueurs est « très problématique », estiment Eric Worda et un collègue dans un article de « JAMA Internal Medicine ». L’élément crucial, selon eux, devrait être la probabilité réelle qu’une personne développe une démence, or, les données concernant les tests de biomarqueurs sont jugées insuffisantes. « Une définition de la maladie basée uniquement sur des marqueurs biologiques comporte le risque de surdiagnostic, d’anxiété et de mesures inutiles. »
Ces voix critiques ne sont pas isolées. Même le groupe de travail de l’Association Alzheimer, promoteur de la nouvelle définition, reconnaît que « la maladie d’Alzheimer *peut* être diagnostiquée chez des personnes asymptomatiques, mais nous ne pensons pas que cela *devrait* être fait à des fins cliniques à l’heure actuelle ».
En 2020, deux experts avaient déjà alerté dans « The Lancet Neurology » sur les dommages potentiels causés par des diagnostics erronés. L’arrivée de traitements coûteux et potentiellement inutiles ne ferait qu’aggraver la situation. Actuellement, deux nouveaux médicaments et un test sanguin pour la maladie d’Alzheimer sont approuvés dans l’Union européenne, représentant d’importants intérêts financiers pour les fabricants et leurs actionnaires.

